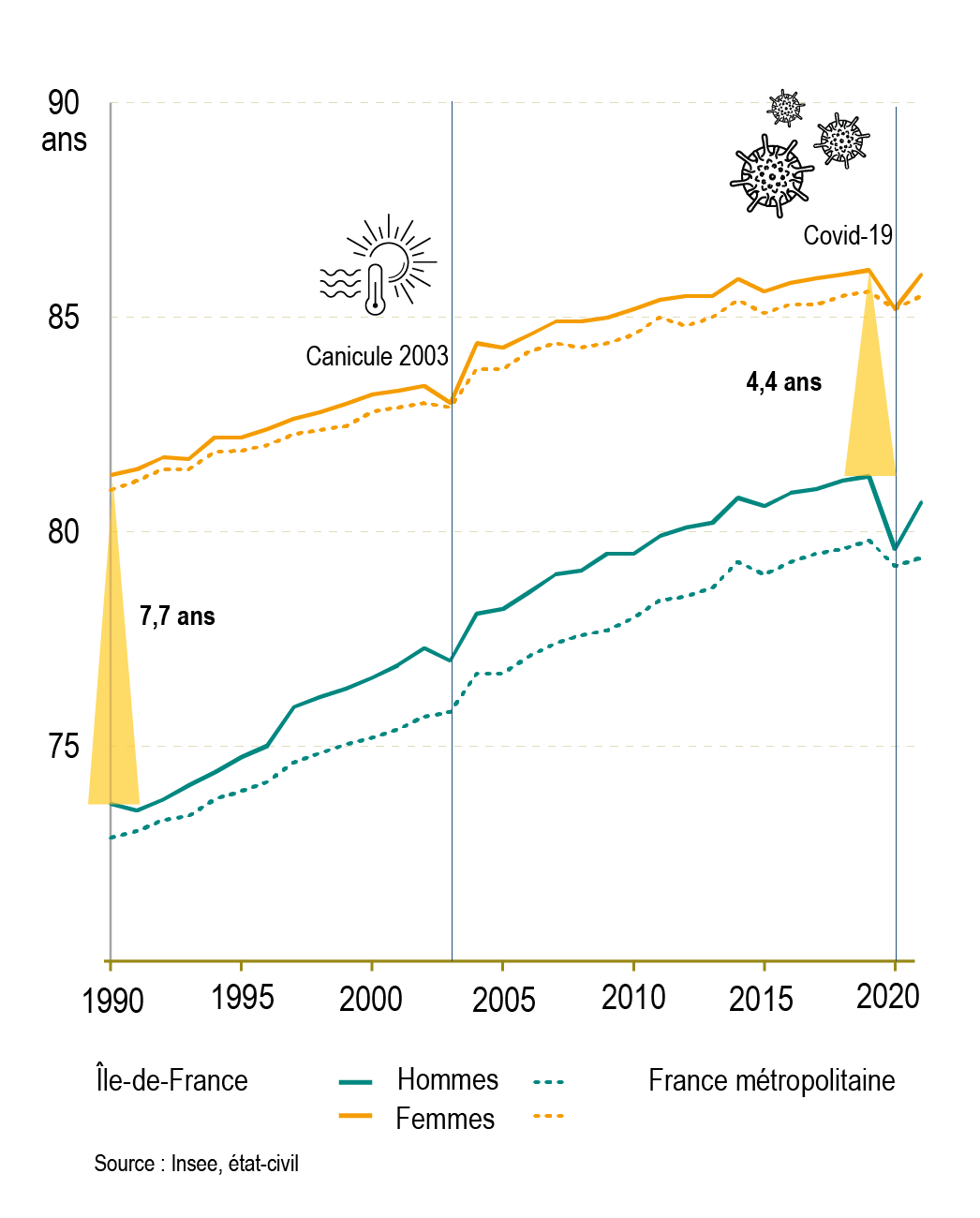
Covid-19 : fort recul de l'espérance de vie et aggravation des inégalités sociales de santé
La région Île-de-France a été durement touchée par l’épidémie en 1re et 3e vagues. Un nombre de décès de 20 % plus élevé a été enregistré en 2020 par rapport aux années précédentes. La régression de l’espérance de vie durant les années Covid est plus importante en Île-de-France qu’ailleurs. La pandémie a fortement amplifié les inégalités territoriales d'espérance de vie : fin 2021, les hommes de Seine-Saint-Denis vivent en moyenne 3,9 années de moins que ceux des Hauts-de-Seine. L’écart était de 2,6 années en 2019.
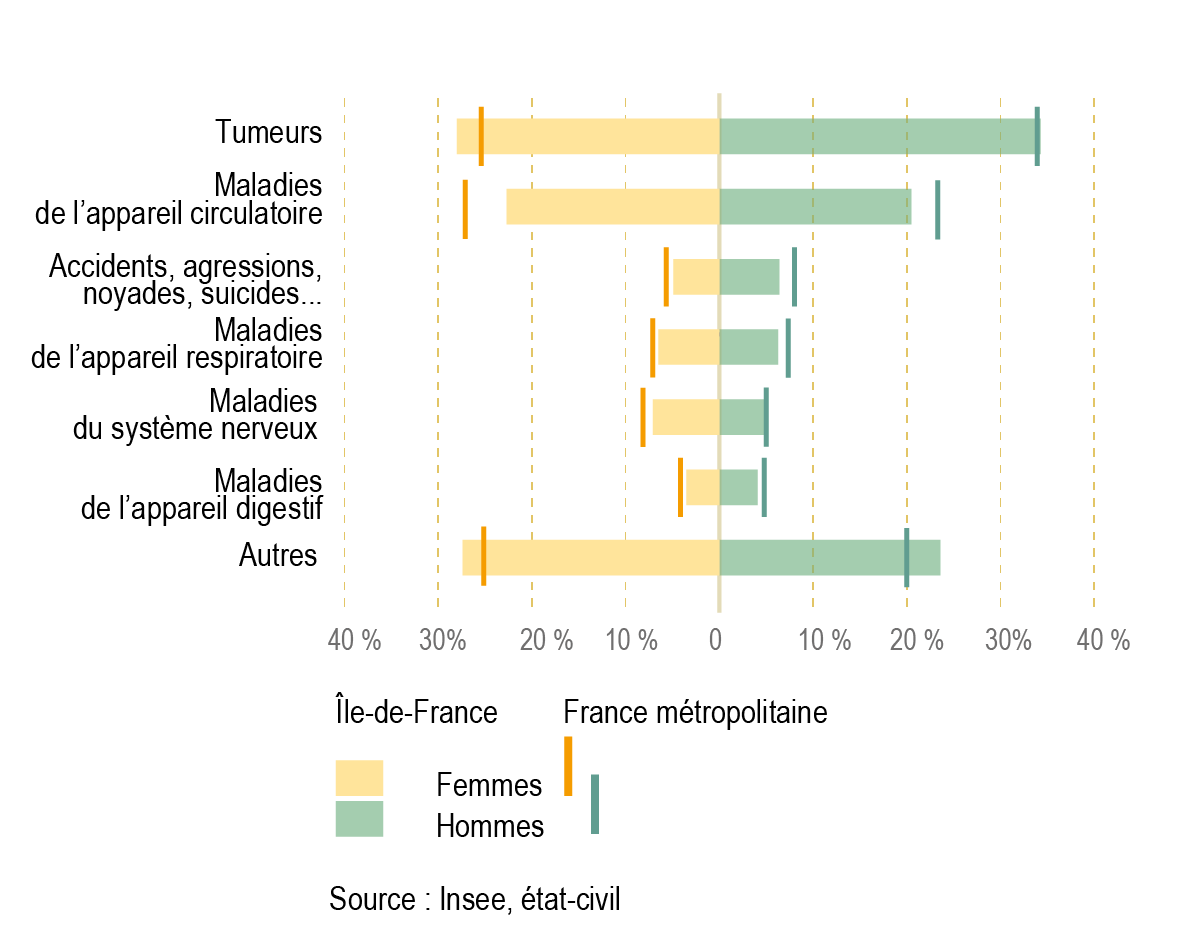
Principales causes de mortalité : cancers et maladies cardiovasculaires
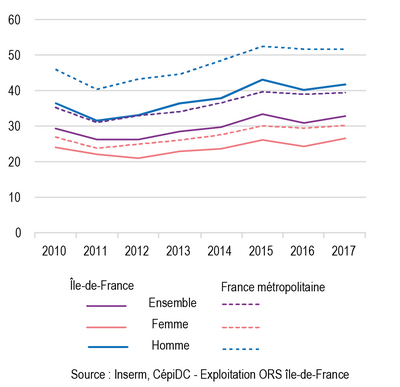
Chez les hommes, les cancers sont la première cause de décès en Île-de-France, comme en France métropolitaine (environ 34 % des décès), suivis par les maladies de l’appareil circulatoire (environ 20 %). Chez les femmes, les cancers (28 % des décès) sont également la première cause de décès en Île-de-France, suivies des maladies de l’appareil circulatoire (23 %), alors qu’en France métropolitaine les maladies de l’appareil circulatoire (27 % des décès féminins) devancent les cancers (25 %).
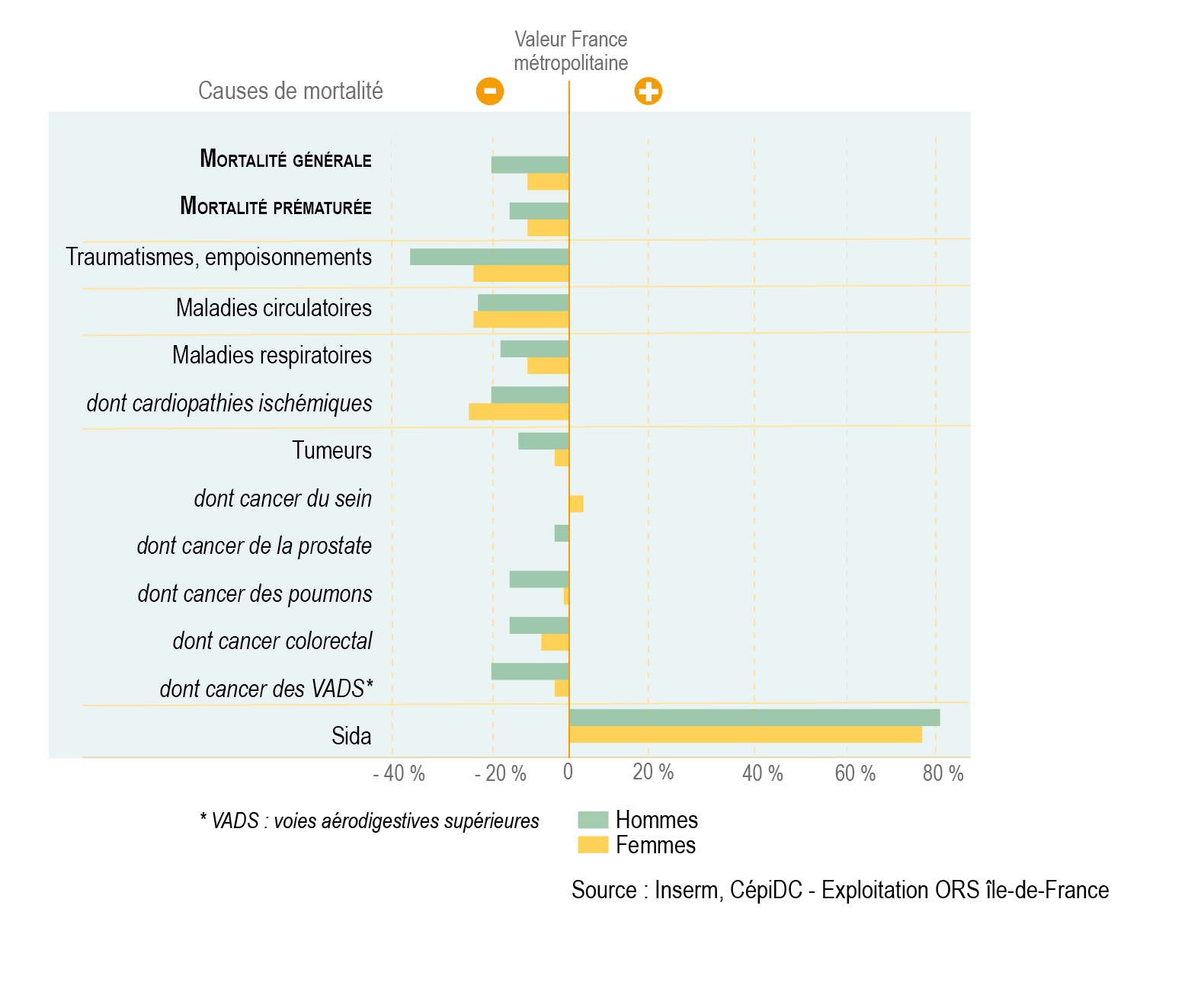
Bien que l’Île-de-France affiche une mortalité inférieure au niveau national pour les principales causes de décès, la mortalité par cancers chez les femmes est comparable au niveau observé en moyenne en France métropolitaine (voire supérieure pour le cancer du sein et au niveau de la moyenne nationale pour le cancer du poumon), alors qu’elle est inférieure de 11 % chez les hommes.
Clés de lecture
• La mortalité par cancer du sein chez la femme est de +3 % en Île-de-France par rapport à la valeur en France métropolitaine.
• La mortalité par maladies respiratoires chez les hommes est d’environ -20 % par rapport à la valeur en France métropolitaine.
Mortalité prématurée (avant 65 ans)
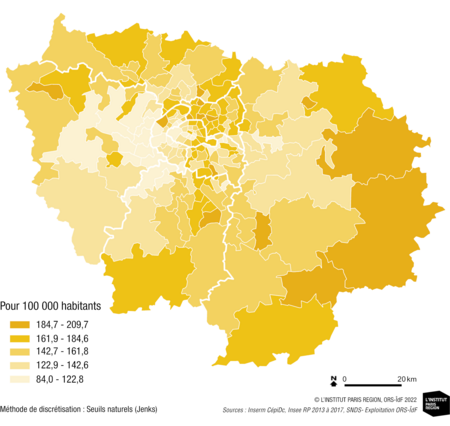
Le niveau de mortalité prématurée est en moyenne sur le territoire francilien le plus faible de toutes les régions métropolitaines. Toutefois, les inégalités sociales et territoriales de santé y sont très importantes.
Les plus faibles niveaux de mortalité prématurée s’observent dans les 16e, 6e, 7e arrondissements de Paris, dans les cantons de Gif-sur-Yvette, Saint Cloud (-50 %). À l’opposé, on retrouve les cantons de Bobigny, Sarcelles, Villeneuve saint Georges (+34 %).
La mortalité prématurée est en grande partie évitable
par des actions préventives sur les modes de vie et l’environnement.
Fortes disparités sociales et territoriales des principales maladies chroniques
L'exemple du diabète
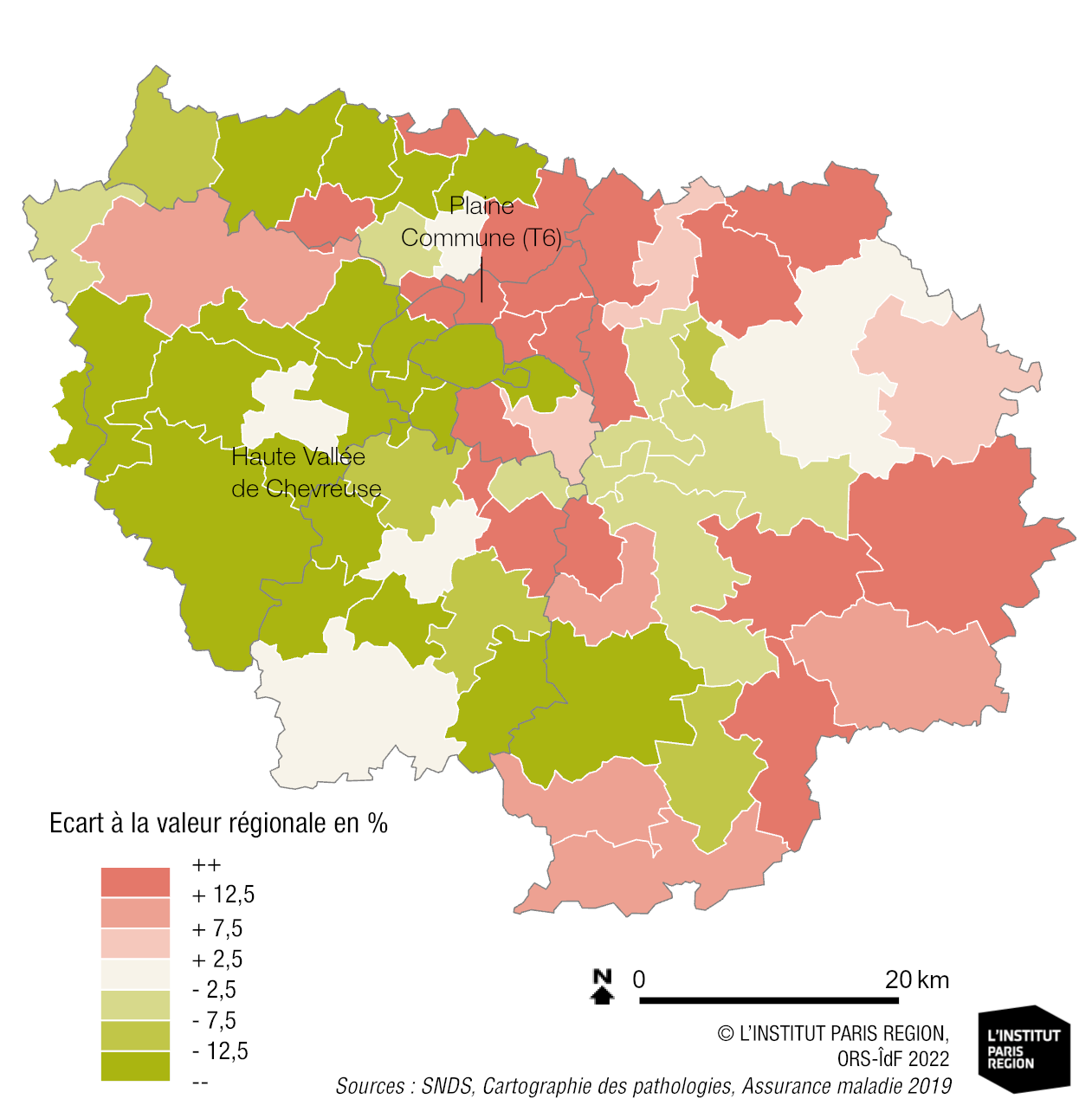
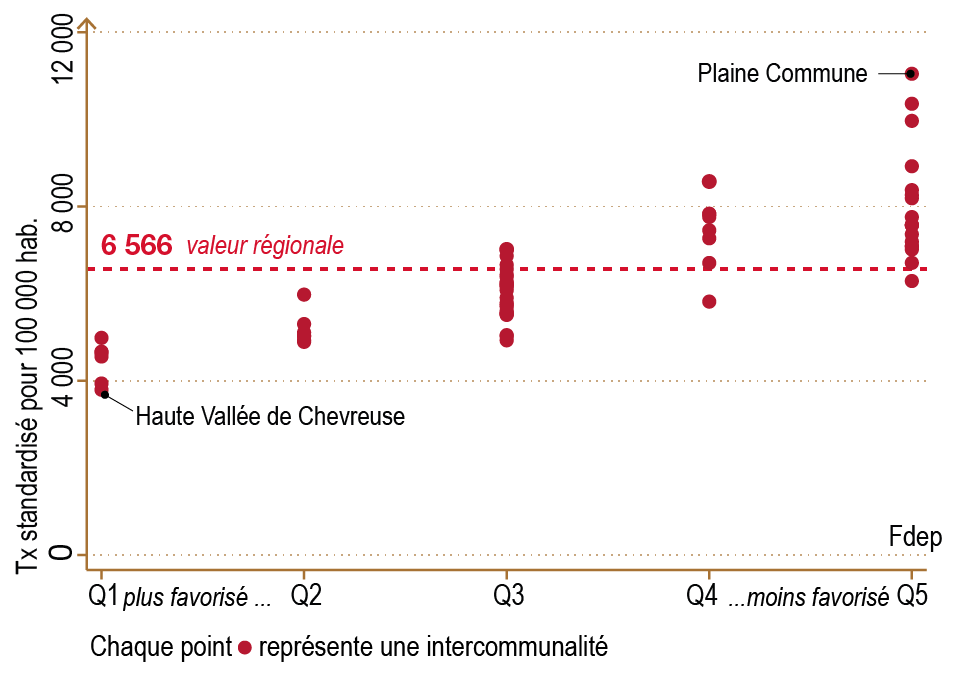
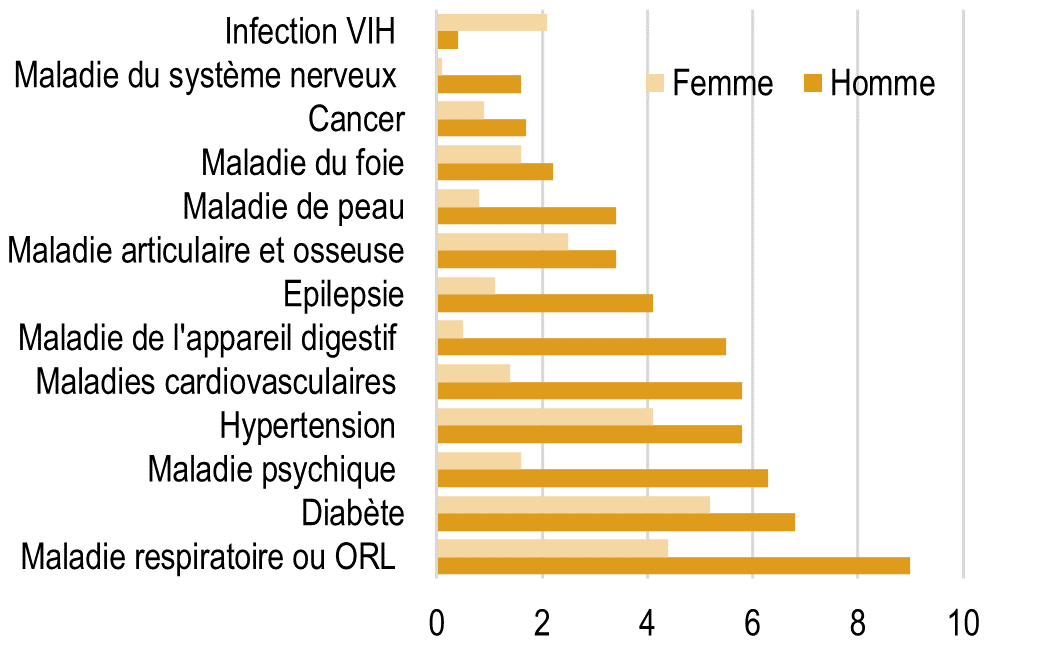
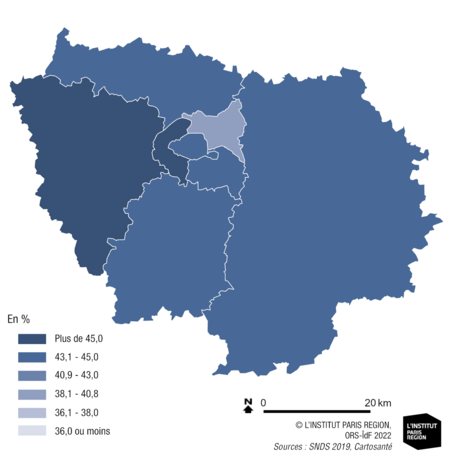
Le diabète, tous types, maladie caractérisée par ses nombreuses complications oculaires, rénales et vasculaires, est particulièrement fréquent en Île-de-France (600 000 Franciliens sous traitement soit 4,9 % de la population). La prévalence standardisée du diabète culmine en Seine-Saint-Denis avec 8,1 % de diabétiques en 2021 contre 4,4 % à Paris. Le Val-d’Oise présente une fréquence également élevée (6,7 %), suivi par la Seine-et-Marne (5,9 %) et le Val-de-Marne (5,6 %), illustrant une nouvelle fois le clivage socio-économique nord-est / centre-ouest de l’Île-de-France. Les populations défavorisées sont plus touchées par le surpoids et la sédentarité, favorisant le diabète de type 2.
Clé de lecture
• Une intercommunalité (EPCI/EPT) apparaissant en rose foncé sur la carte présente un taux standardisé de morbidité pour la pathologie > de 12,5 % au moins au taux standardisé régional global.
• L’indice de désavantage social, noté « FDep » a été construit par l’Inserm, en utilisant des données Insee du recensement de la population et de déclarations d’impôt à l’IRIS. Quatre variables ont été retenues : le revenu médian, la part de bacheliers, la part d’ouvriers et le taux de chômage. L’indice FDep a été défini comme la première composante de l’analyse en composante principale (ACP) de ces quatre variables.
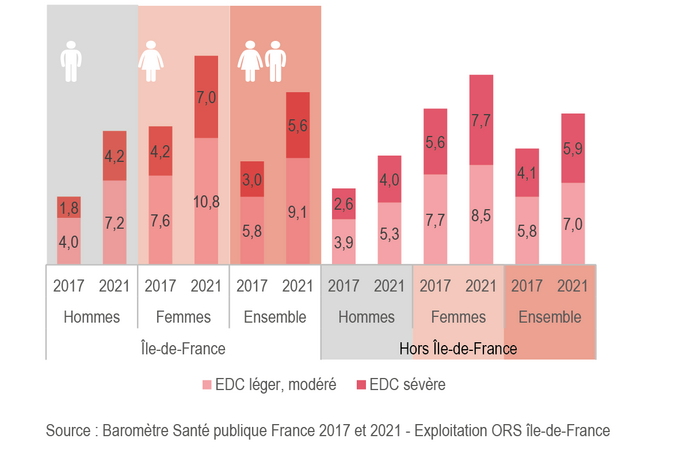
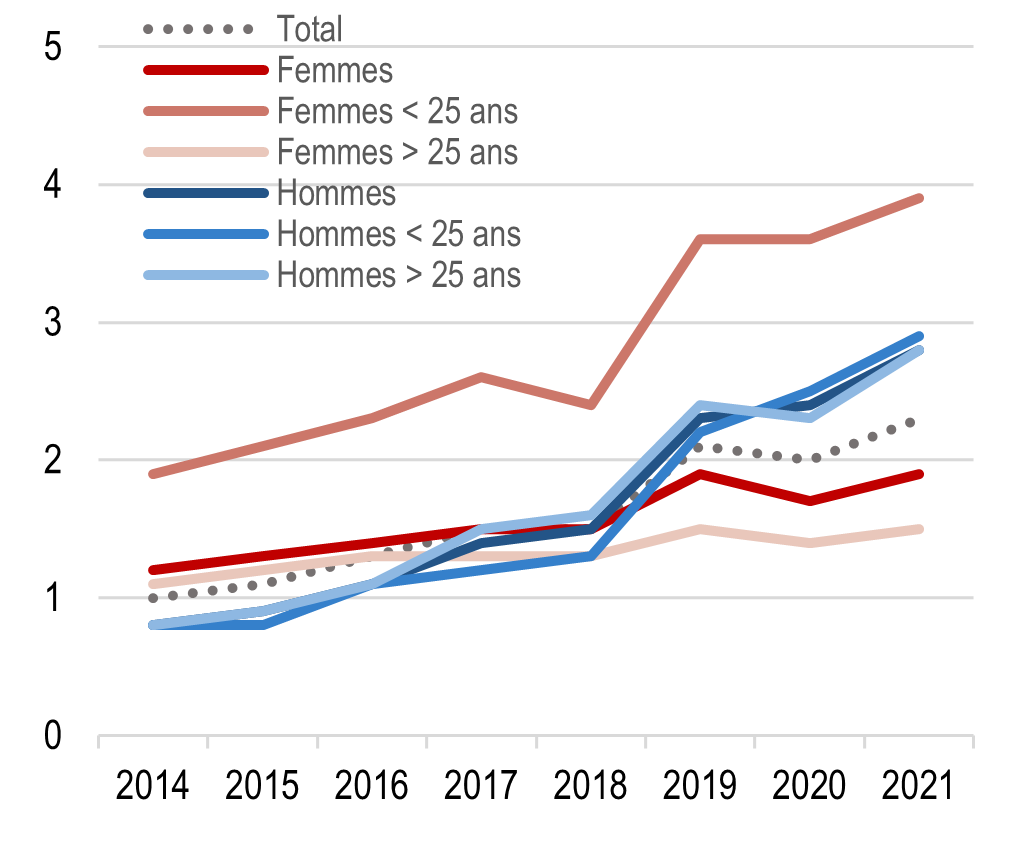
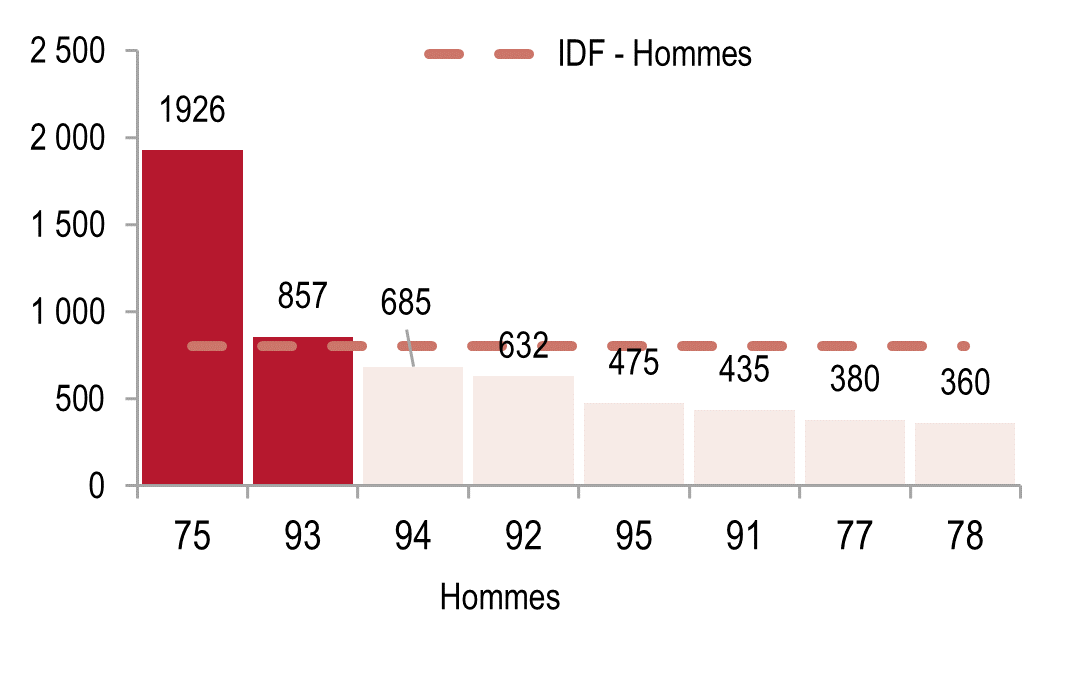
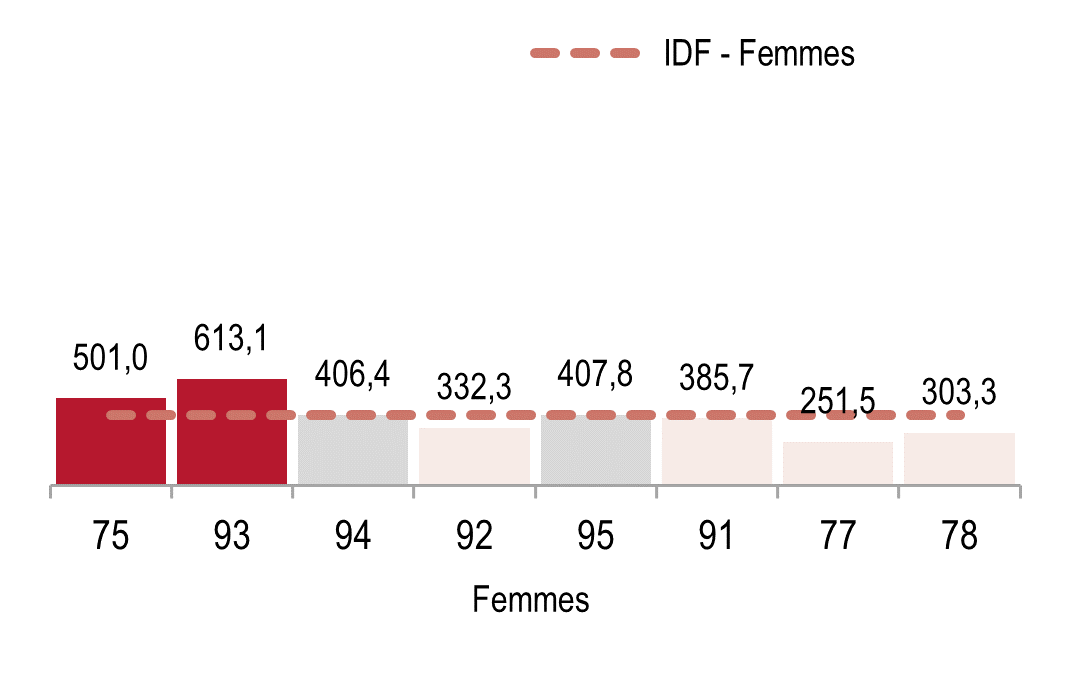
La santé mentale
On observe, une forte augmentation de la prévalence des épisodes dépressifs caractérisés entre 2017 et 2021, en Île-de-France plus encore que dans le reste de la France, surtout chez les jeunes, les personnes vivant seules et les personnes ayant de faibles revenus, probablement en lien avec la crise sanitaire.
Prévalence des épisodes dépressifs caractérisés (EDC) chez les Franciliens
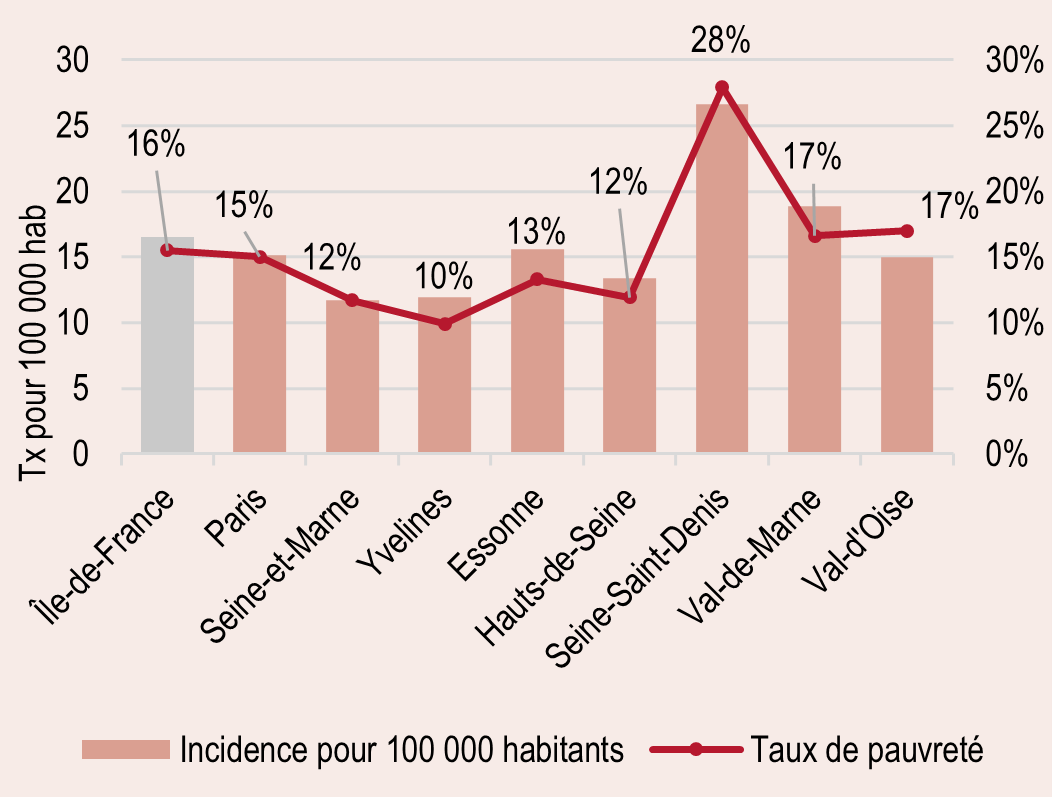
L’Île-de-France particulièrement touchée par la tuberculose, les infections sexuellement transmissibles et le VIH/Sida
- L’Île-de-France, est la région métropolitaine avec la plus forte incidence de tuberculose (14,3 cas pour 100 000 habitants, soit 38 % des cas identifiés en France métropolitaine).
- L’incidence des infections sexuellement transmissibles (IST) est également plus élevée en Île-de France. Ces infections sont d'ailleurs en augmentation constante au cours de la dernière décennie en Île-de-France comme ailleurs en France métropolitaine, en particulier chez les jeunes.
- L’Île-de-France est la région de France métropolitaine la plus impactée par le VIH/Sida (60 000 personnes prises en charge soit 40 % des personnes des personnes concernées à l'échelle nationale).
Taux d’incidence (‰) des infections à Chlamydia trachomatis pour les 15 ans en plus*. Île-de-France,
Partie II
MODES DE VIE ET ENVIRONNEMENT
Les déterminants de la santé désignent tous les facteurs qui influencent l’état de santé de la population. Selon la définition de l'OMS, les déterminants de la santé sont les « facteurs personnels, sociaux, économiques et environnementaux qui déterminent l'état de santé des individus ou des populations ».
Modes de vie
Les modes de vie des individus impactent leur santé. La combinaison de quatre facteurs associés à un mode de vie sain semble réduire autour de 80 % le risque de maladies chroniques les plus courantes et les plus mortelles. Il s'agit de maintenir un poids santé, exercer régulièrement une activité physique et limiter la sédentarité, adopter un régime alimentaire sain et ne pas fumer, ne pas boire d’alcool.
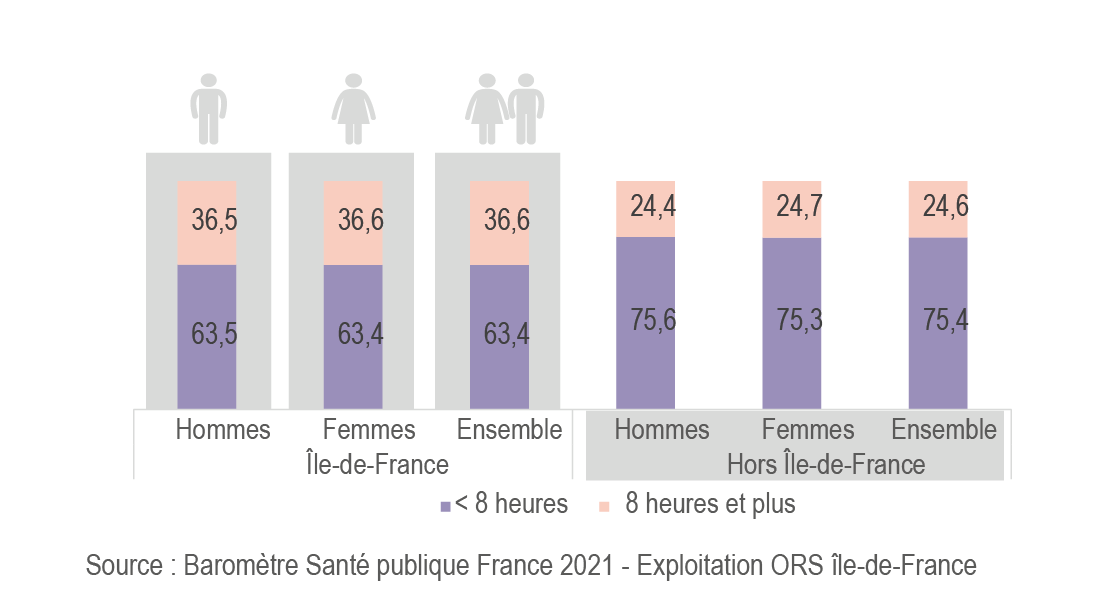
Activité physique et sédentarité
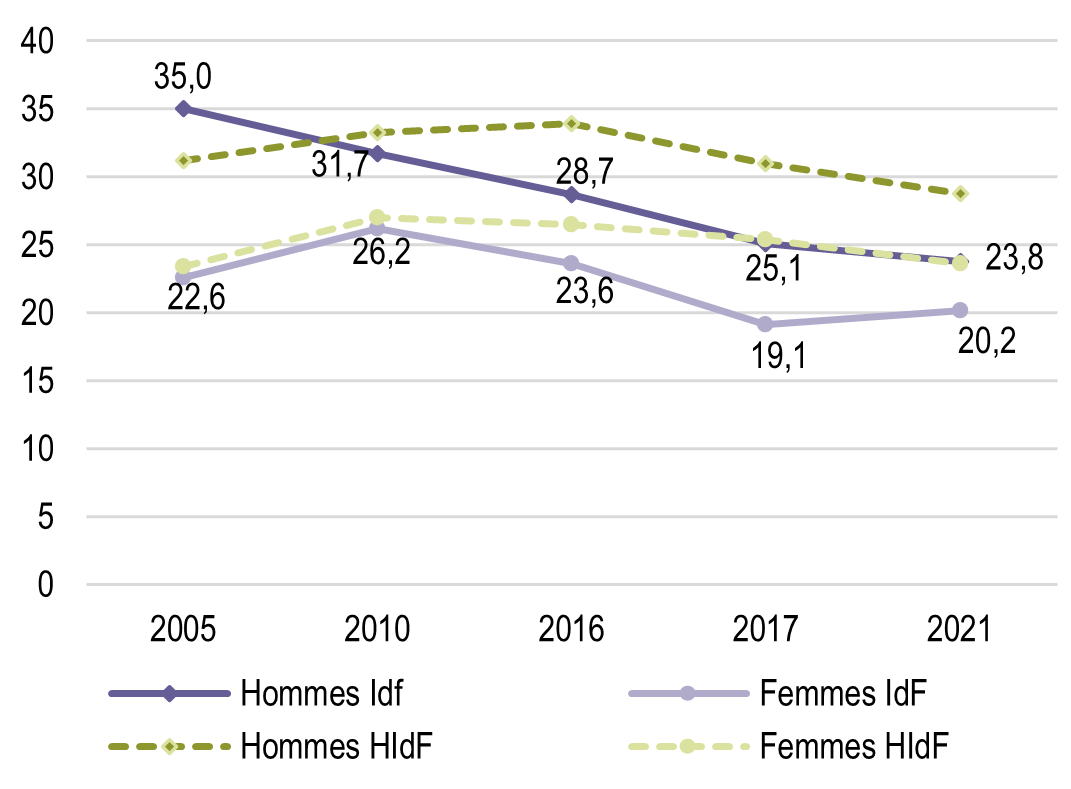
L’activité physique des Franciliens est en deçà des recommandations de l’OMS. La proportion de sédentarité (temps passé assis ou couché en dehors du sommeil) supérieure à 8 heures par jour est de 36,6 % en Île-de-France, soit un niveau très supérieur au reste de la France métropolitaine qui est de 24,6 %.
L’inactivité physique et la sédentarité, facteurs de risque de nombreuses maladies chroniques et de l’apparition de la dépendance chez les personnes âgées se sont accrues durant la pandémie.
Surpoids et obésité
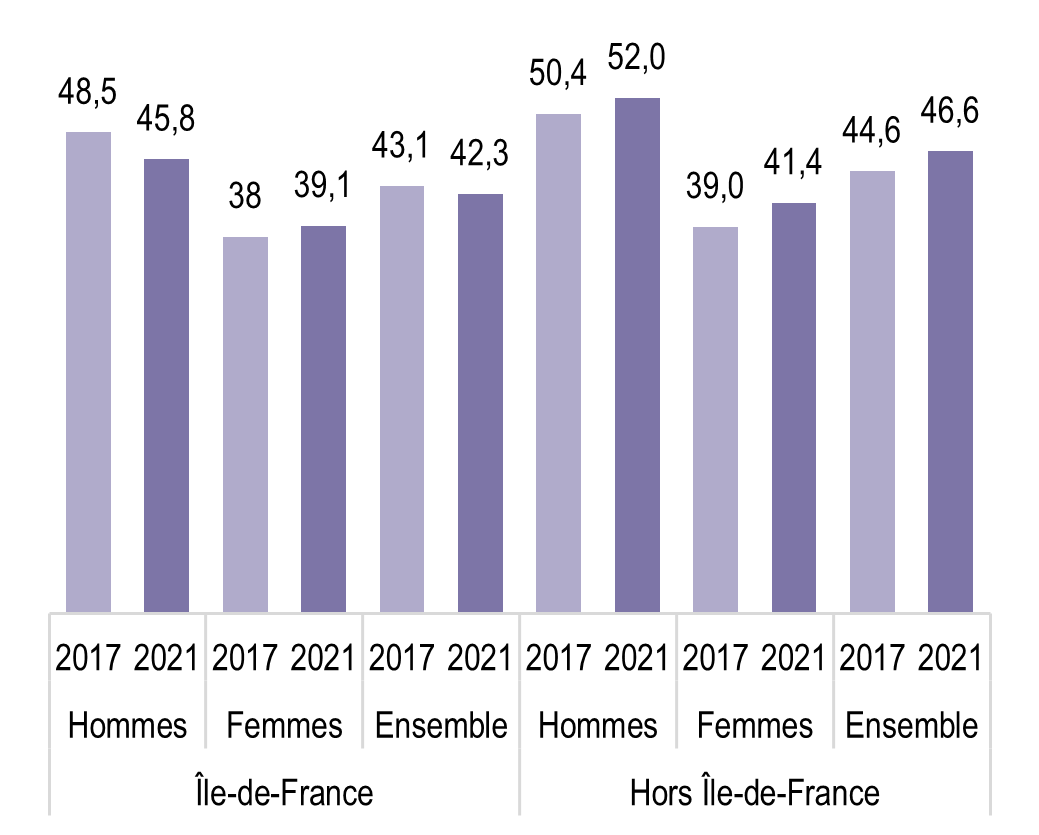
Une proportion stable mais élevée d’adultes est en surcharge pondérale (obésité incluse) entre 2017 et 2021 en Île-de-France (42,3 % en 2021) comme en France métropolitaine (46,6 % en 2021). De plus, on note une tendance à l’augmentation de l’obésité massive (IMC ≥ 40). De multiples facteurs agissent sur le surpoids et l’obésité, parmi eux les inégalités sociales de santé, tant chez les enfants que chez les adultes. Les Parisiens sont moins en surcharge pondérale que les habitants de la proche et grande couronne. Les hommes sont plus souvent en surpoids que les femmes, les femmes davantage en situation d’obésité que les hommes.
Qu'est-ce-que l'indice de masse corporelle (IMC) ?
L'IMC est une mesure simple du poids par rapport à la taille couramment utilisée pour estimer le surpoids et l’obésité chez l’adulte. Il correspond au poids divisé par le carré de la taille, exprimé en kg/m2.
Chez les adultes, l’OMS définit le surpoids et l’obésité comme suit :
• il y a surpoids quand l’IMC est égal ou supérieur à 25 et < 30 ;
• il y a obésité quand l’IMC est égal ou supérieur à 30 ;
• on parle d’obésité massive lorsque l’IMC ≥ 40.
Consommation de tabac
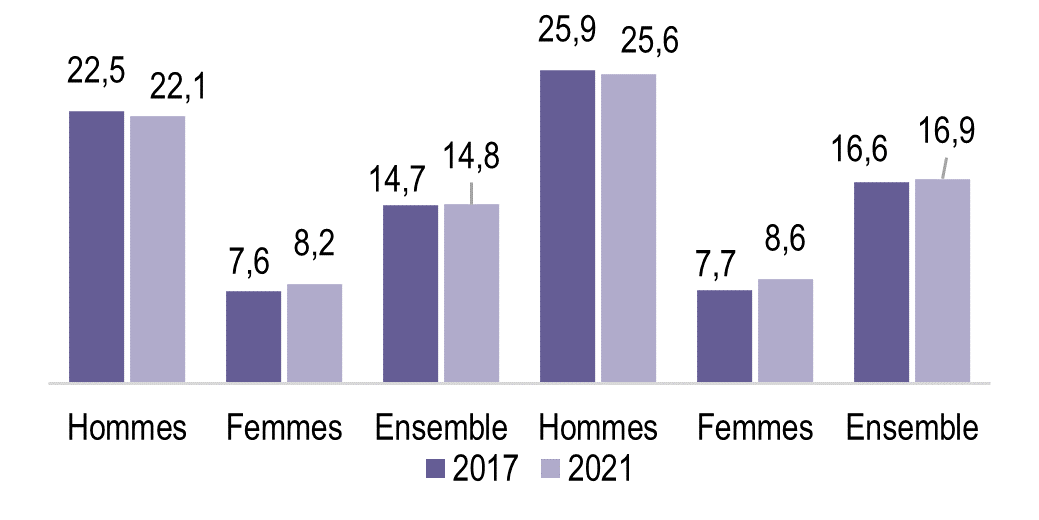
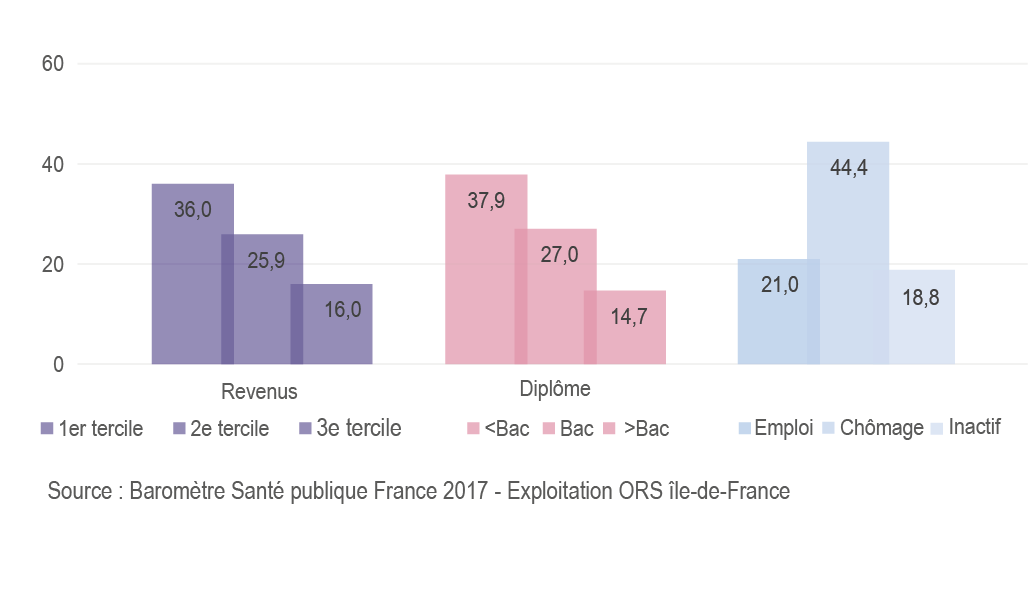
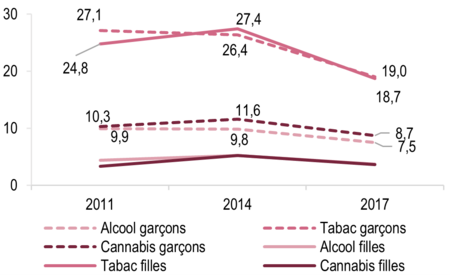
Quelque 28,5 % des Franciliens de 18-85 ans fument, y compris occasionnellement, et 21 % quotidiennement, moins que dans le reste de la France. Le tabagisme quotidien est plus élevé chez les personnes moins favorisées (moins diplômées, faibles revenus, chômeurs) et s’est accru chez elles depuis 2017, tandis qu’il a diminué chez les personnes les plus favorisées.
Consommation d'alcool
La consommation quotidienne d’alcool est en baisse entre 2017 et 2021 en Île-de-France et dans le reste de la France. La consommation hebdomadaire est restée stable en Île-de-France mais a diminué chez les hommes non franciliens. Les alcoolisations ponctuelles importantes (6 verres d’alcool ou plus dans une même occasion) sont surtout le fait des plus jeunes, tandis que les personnes plus âgées ont plutôt une consommation régulière. Les alcoolisations ponctuelles importantes (API) ont augmenté chez les femmes qu’elles soient Franciliennes ou non.
Consommation de cannabis
L’expérimentation et les différents niveaux d’usage de cannabis sont comparables entre l’Île-de-France et le reste de la France. L’usage de cannabis est plus masculin, que ce soit pour l’expérimentation ou les autres usages, et toujours plus élevé chez les moins de 35 ans. Les proportions de consommateurs sont stables entre 2017 et 2021. L’expérimentation de cannabis est plus élevée chez les plus favorisés mais les usages récents et réguliers ainsi que l’usage à risque de dépendance, mesuré par le CAST (voir ci-après), sont plus importants chez les personnes les moins favorisées.
Cannabis Abuse screening test (Cast)
C'est un outil de repérage de l’abus et de la dépendance au cannabis développé par l’OFDT. Il permet de mesurer le risque d’usage problématique de cannabis et de dépendance, parmi les usagers des douze derniers mois, au travers de six questions portant sur l’usage le matin ou seul (donc hors contexte festif), d’éventuels troubles de la mémoire, le fait d’être encouragé à réduire ou arrêter sa consommation, des échecs dans les tentatives d’arrêt, des problèmes comme les bagarres, les accidents à la suite d’une consommation de cannabis.
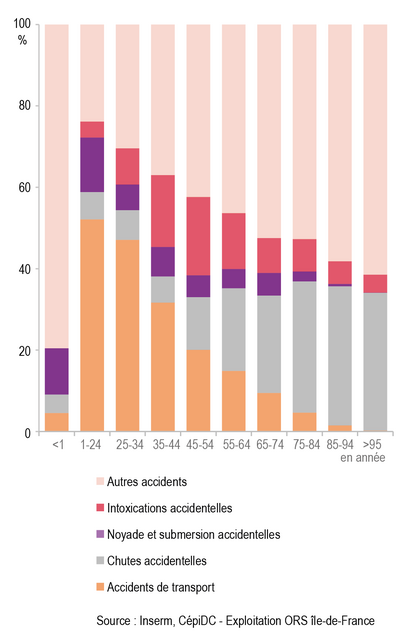
Les accidents domestiques
Les accidents de la vie courante sont huit fois plus nombreux que les accidents de la route en Île-de-France comme en France. Les taux de mortalité par accident de la vie courante (AcVC) et par transport sont moindres en Île-de-France qu’en France.
On note une hausse de 10 % de la mortalité par accident de la vie courante entre 2010 et 2017, essentiellement due à l’augmentation des décès à la suite d’une chute accidentelle.
Santé au travail
Une nouvelle loi santé travail
L’année 2021 a été celle de l’adoption de la loi santé travail 2021-1018 du 2 août 2021 entrée en vigueur le 1er avril 2022. Celle-ci intègre notamment une meilleure articulation santé travail et santé publique, un accent renforcé tant sur la prévention des risques que sur la prévention de la désinsertion professionnelle et le maintien en emploi (en cas de maladie chronique ou de handicap).
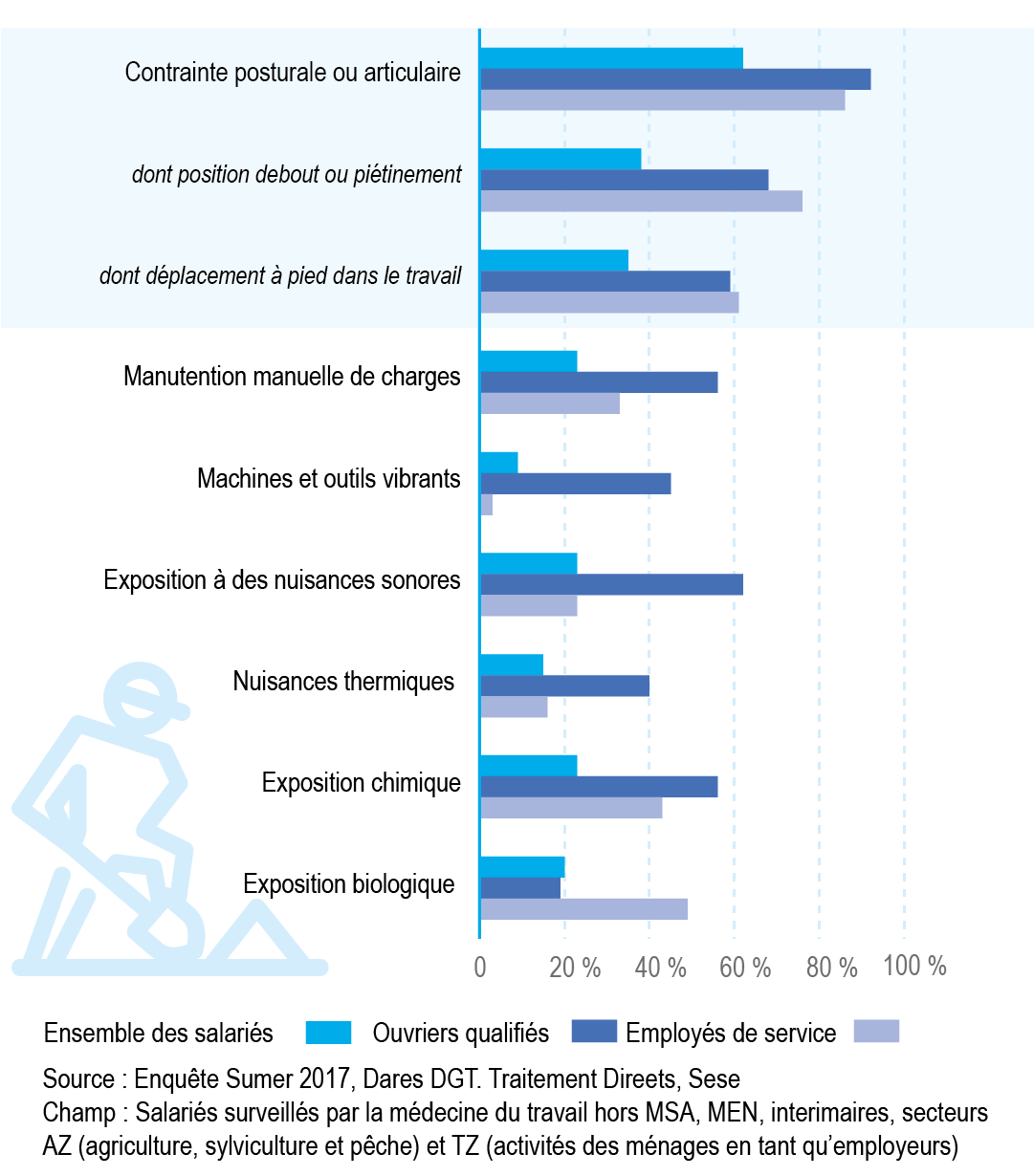
En Île-de-France, la population est majoritairement qualifiée et employée dans les services. Les hommes sont plus exposés aux contraintes physiques et les femmes aux risques biologiques et à des situations de forte tension psychosociale, en cohérence avec le type de métier exercé. Selon l’enquête SUMER Île-de-France, 77 % des salariés franciliens sont exposés à au moins une contrainte physique dans le travail, les contraintes posturales ou articulaires étant les plus fréquentes avec 62 % des salariés concernés.
Deux caractéristiques majeures du monde du travail ont été mises en exergue à la suite de la crise sanitaire : d’une part le développement à grande échelle du télétravail et d’autre part l’importance des travailleurs essentiels, dont les conditions de travail et de vie sont souvent passées sous silence.
Environnement
Santé environnementale
D’après l’OMS, la santé environnementale comprend les aspects de la santé humaine, y compris la qualité de la vie, qui sont déterminés par les facteurs physiques, chimiques, biologiques, sociaux, psychosociaux et esthétiques de notre environnement. Elle concerne également la politique et les pratiques de gestion, de résorption, de contrôle et de prévention des facteurs environnementaux susceptibles d’affecter la santé des générations actuelles et futures.
Source : Ministère de la santé https://sante.gouv.fr/sante-et-environnement/
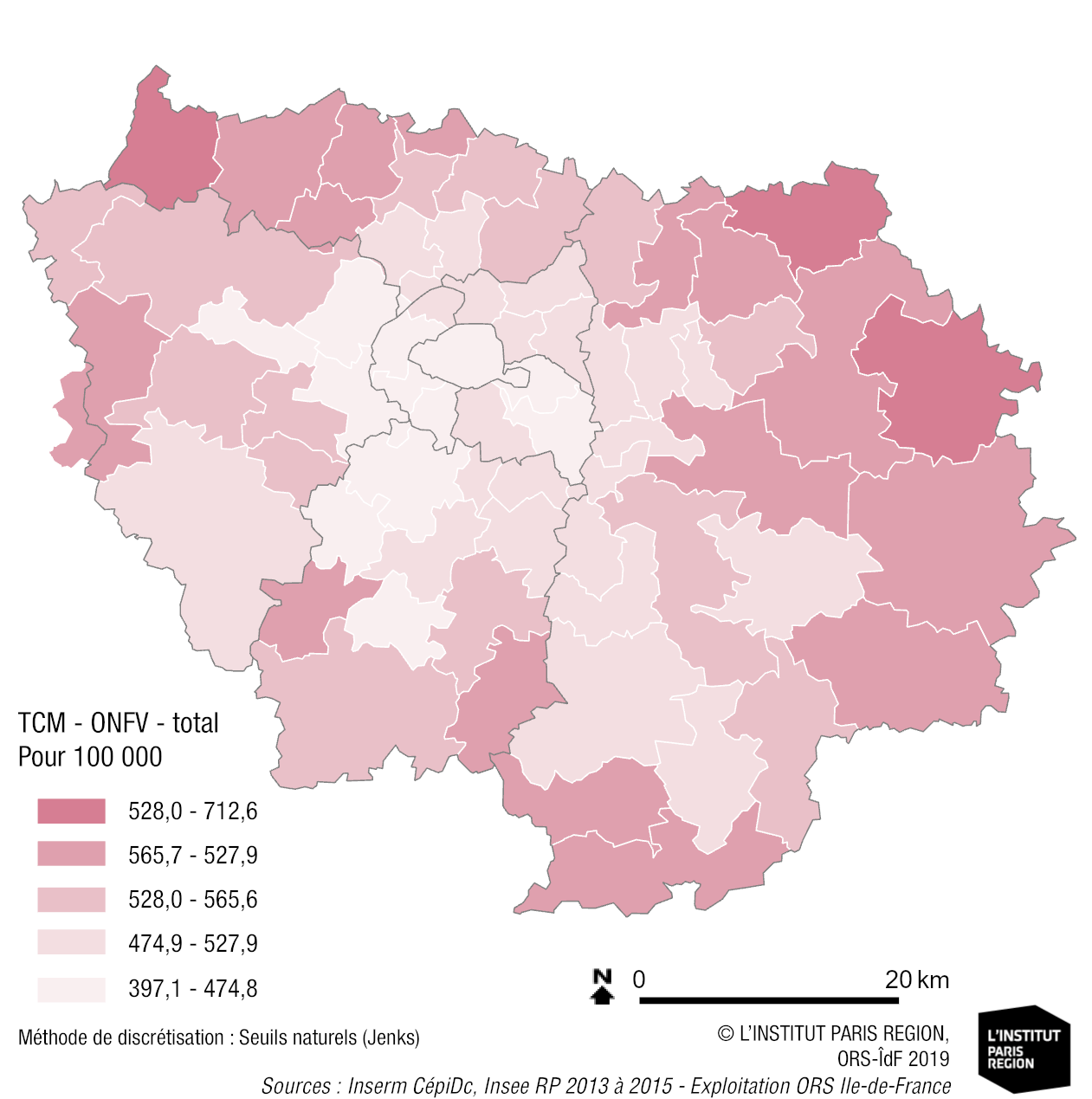
Habitat dégradé et santé
La qualité du logement est un déterminant essentiel de l’état de santé, souvent négligé. L’Île-de-France est caractérisée par la présence d’un important parc de logements dégradés, occupés (voire suroccupés) par des populations souvent socialement et économiquement défavorisées. C’est également la région la plus touchée par les intoxications au plomb et au monoxyde de carbone. La précarité énergétique accentue les inégalités sociales et territoriales.
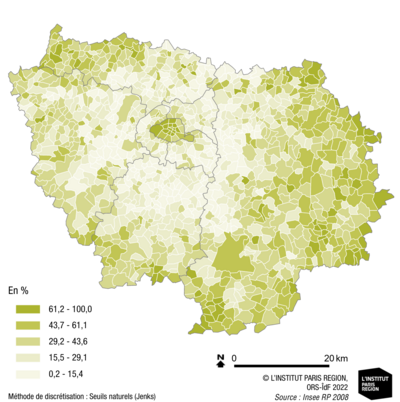
Part des résidences principales construites avant 1949
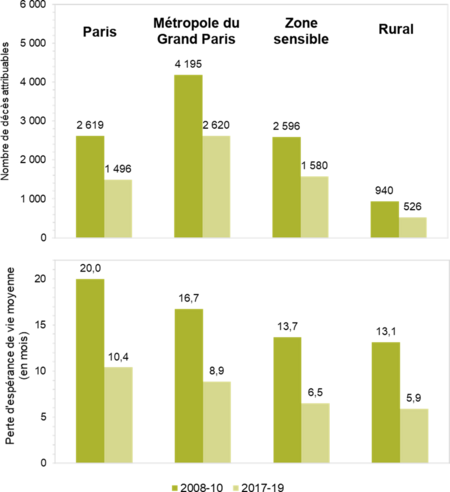
Évolution de l’impact des PM2,5 sur la mortalité et l’espérance de vie en Île-de-France entre 2008 et 2019 selon le territoire
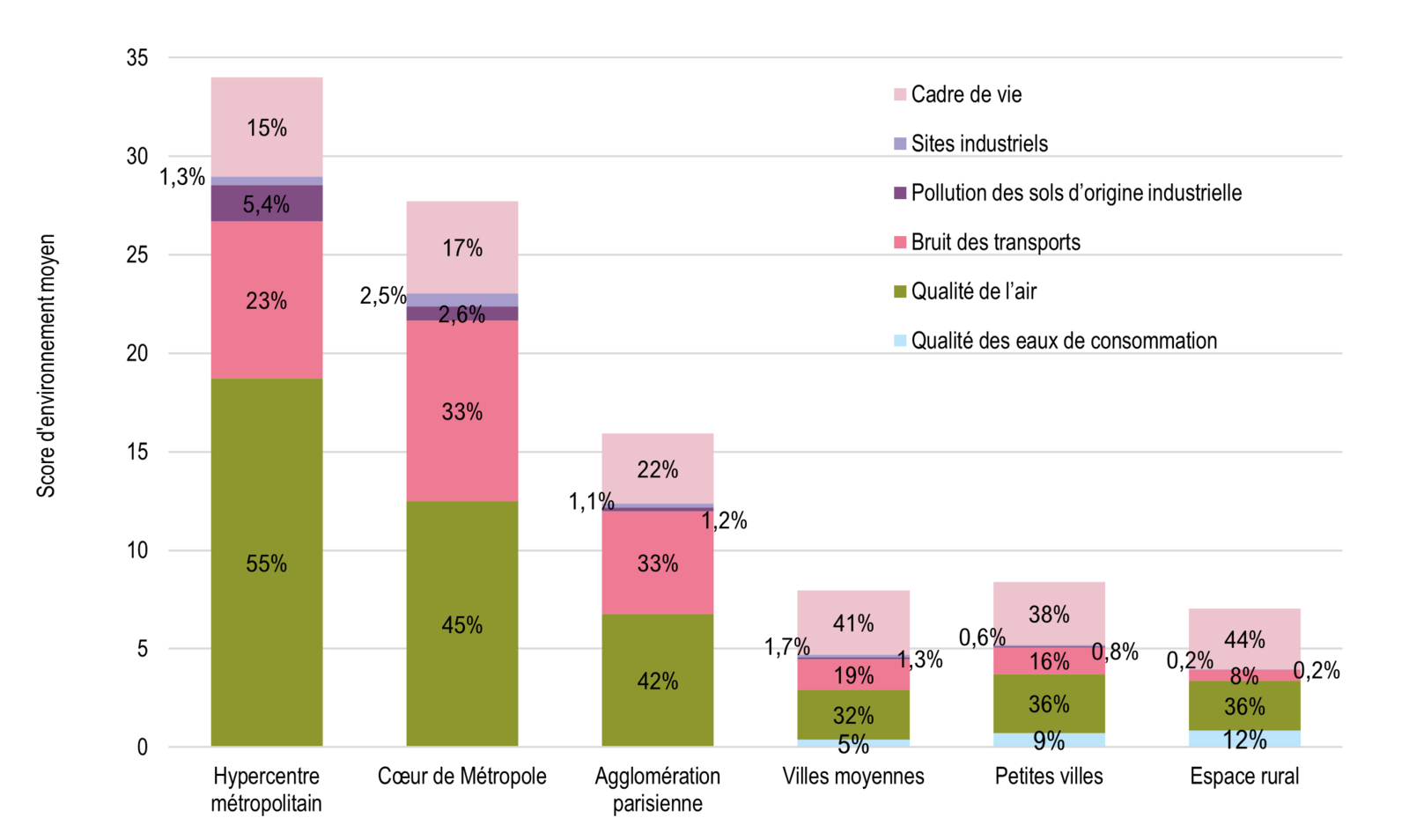
Cumul des expositions aux nuisances et pollutions
Les expositions environnementales (pollution de l’air, eau, bruit des transports, pollution des sols, sites industriels et cadre de vie) se cumulent et se concentrent dans certains territoires.
Elles se combinent et interagissent avec les facteurs sociaux, renforçant ainsi les inégalités socio-territoriales de santé.
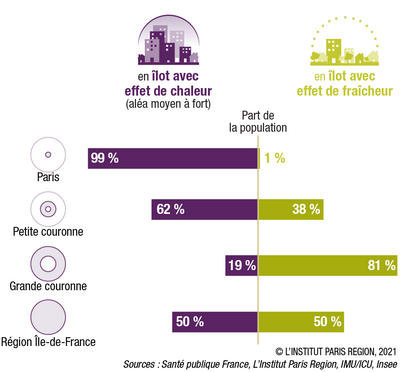
Les îlots de chaleur, enjeu du changement climatique
Parmi les conséquences du changement climatique, les impacts directs sur la santé liés aux évolutions de fréquence des vagues de chaleur sont déjà pour partie objectivables. Ces risques sont prégnants en Île-de-France du fait notamment des caractéristiques urbaines de l’hypercentre métropolitain à l’origine d’un effet d’îlot de chaleur urbain (ICU) conséquent qui se traduit par des différences de température entre les centres urbains plus chauds (Paris notamment) et la campagne francilienne. Ces différences peuvent atteindre la nuit 7 à 8 °C (jusqu’à 10 °C lors de la canicule de 2003).
Partie III
Populations vulnérables
Certaines populations se trouvent dans des situations les rendant plus particulièrement vulnérables. Le suivi de leur santé demande une grande vigilance. Les facteurs de vulnérabilité sont nombreux. Dans le cadre de ce diagnostic de santé en Île-de-France, ont été identifiés comme thèmes d'attention particulière : les enjeux de santé périnatale, de santé des jeunes et des personnes âgées, ainsi que la santé des populations en situation de grande précarité.
Santé périnatale
L’âge des femmes au premier accouchement augmente : 30,8 ans en 2008 et 31,6 ans en 2020. Un niveau bien supérieur à celui observé en moyenne en France métropolitaine : 30,6 ans en 2020. Un point positif toutefois : la nette diminution des taux de grossesses chez les femmes mineures.
La morbidité gravidique (diabète gestationnel, prééclampsie et hémorrhagies du post-partum) s’accroit. La précarité, l’augmentation de l’âge des mères à la naissance et donc des grossesses à risque, l’augmentation d’autres facteurs comme le surpoids ou l’obésité sont des pistes explicatives.
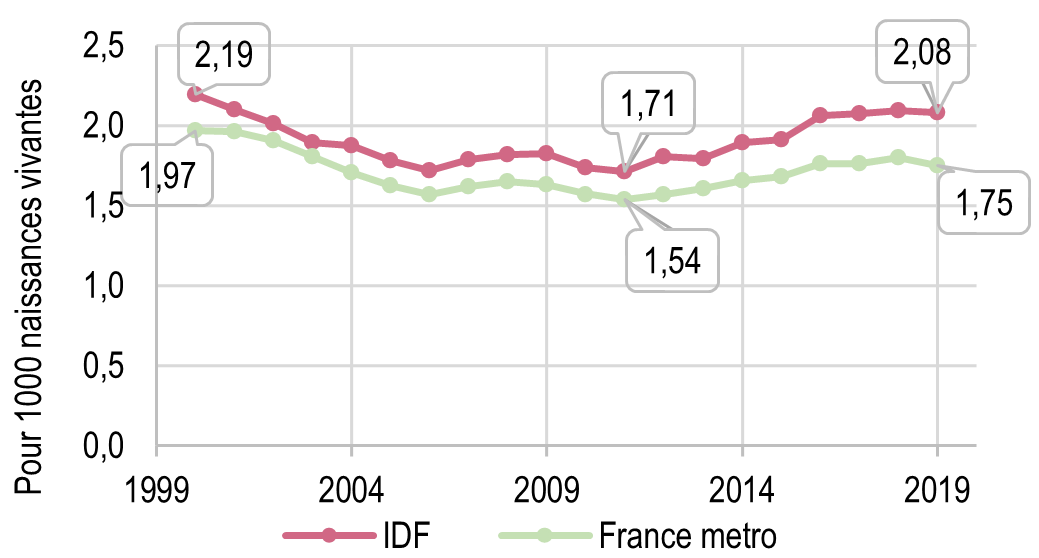
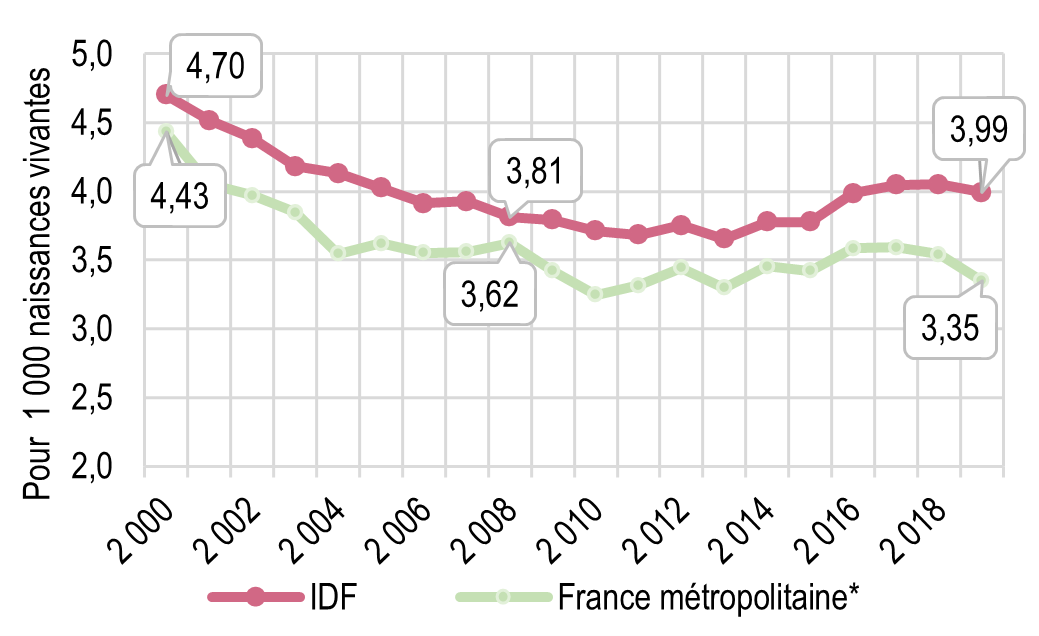
La mortinatalité et la mortalité infantile sont, historiquement, plus élevées en Île-de-France qu’ailleurs. Elles présentent une tendance inédite à la hausse en France, depuis 2012 environ, particulièrement notable pour la mortalité néonatale précoce (1re semaine de vie). Cette hausse, bien que ténue, interroge sur les causes, notamment sur la part due à l’augmentation de certains facteurs de risques maternels, sans exclure une part éventuellement imputable au système de soins ou à son accès.
Évolution du taux de mortalité infantile (1re année de vie) en Île-de-France et France métropolitaine entre 2000 et 2020 (taux lissés sur 3 ans)
Source : Insee (données de l’état civil), exploitation ORS-IDF
Santé des jeunes
En dépit d’une bonne santé perçue, on observe un niveau élevé de plaintes somatiques et surtout psychiques chez les collégiens et les lycéens : stress lié au travail scolaire (30 %), cyberharcèlement (6 %) ou harcèlement scolaire (5 %).
La santé mentale est préoccupante : avant la crise sanitaire, le risque de dépression est présent chez un quart des Franciliens de 17 ans, en augmentation et plus élevé en Île-de-France qu’en France métropolitaine. De même, on note une augmentation des pensées suicidaires (davantage exprimées par les filles).
Les usages problématiques d’alcool et de cannabis restent encore trop fréquents chez les jeunes et notamment chez les garçons, avec un point de vigilance pour les jeunes apprentis et les jeunes sortis du système scolaire plus souvent consommateurs réguliers ou problématique alcool et de cannabis.
Les habitudes de sommeil inadéquates et les troubles du sommeil sont beaucoup plus fréquents chez les jeunes Franciliens : 17,8 % des adolescents sont insomniaques, 40 % en restriction de sommeil, 20 % en privation de sommeil. On note également un temps de sommeil moyen réduit de 25 minutes entre 2010 et 2017, notamment en raison d’activités sur écrans au coucher et durant la nuit.
L’usage de médias avant le coucher entraine une réduction de la durée du sommeil, excepté la lecture. Ces troubles du sommeil ont des conséquences importantes (somnolence diurne, fatigue, troubles de l’humeur, troubles hormonaux et de l’appétit...) qui impactent leur santé physique et mentale, leur socialisation et leur performance scolaire.
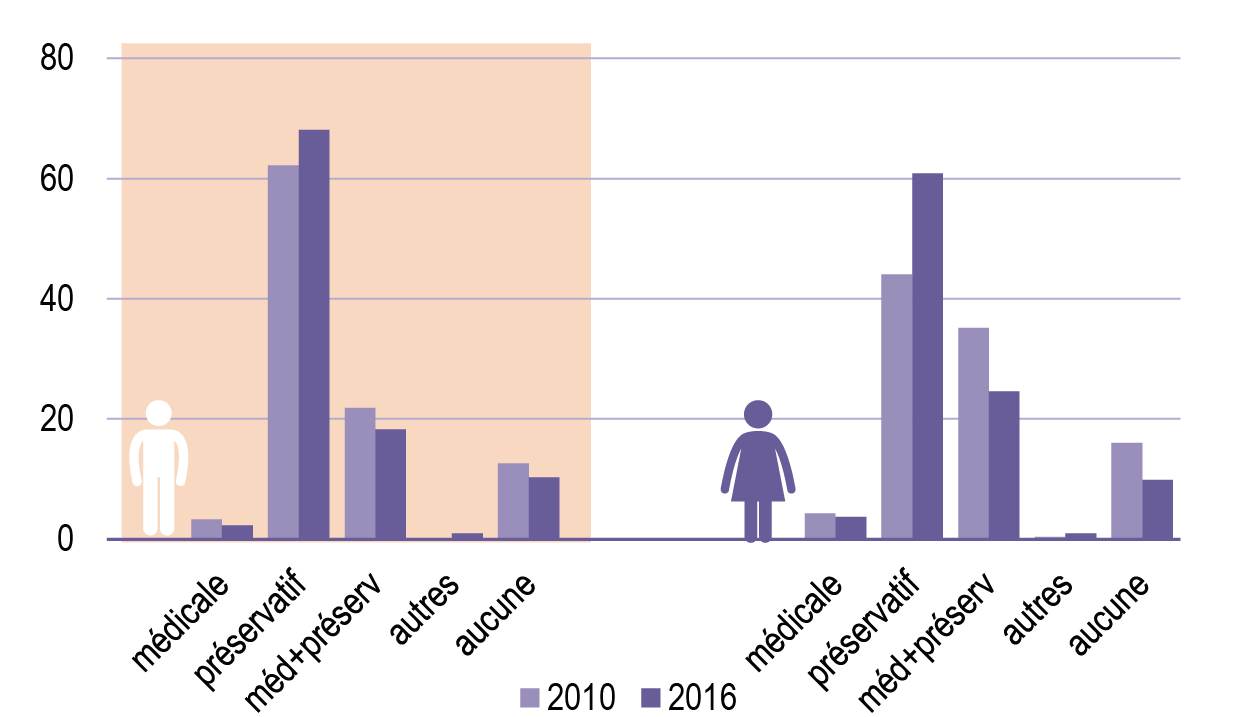
Une proportion qui non négligeable de jeunes (10 %) n’a eu recours à aucun moyen de protection lors de leur premier rapport sexuel, malgré une amélioration générale de la protection contraceptive lors des premiers rapports sexuels et un recul des IVG chez les jeunes filles mineures.
De manière globale, les jeunes ont des comportements défavorables (mauvaise alimentation, manque d’activité physique, sédentarité, surpoids et obésité) qui augmentent en France et certainement aussi en Île-de-France (bien que l’on manque de données pour l’objectiver) et qui ont été exacerbés lors des confinements avec des conséquences sanitaires à attendre à court, moyen et long terme.
Une proportion qui non négligeable de jeunes (10 %) n’a eu recours à aucun moyen de protection lors de leur premier rapport sexuel, malgré une amélioration générale de la protection contraceptive lors des premiers rapports sexuels et un recul des IVG chez les jeunes filles mineures.
De manière globale, les jeunes ont des comportements défavorables (mauvaise alimentation, manque d’activité physique, sédentarité, surpoids et obésité) qui augmentent en France et certainement aussi en Île-de-France (bien que l’on manque de données pour l’objectiver) et qui ont été exacerbés lors des confinements avec des conséquences sanitaires à attendre à court, moyen et long terme.
Santé des personnes âgées
En 2021, 43 % des Franciliens de plus de 60 ans se perçoivent en mauvais état de santé, 60 % ont des pathologies chroniques, 37 % rapportent des difficultés dans les activités du quotidien et pour 13 % ces difficultés sont sévères.
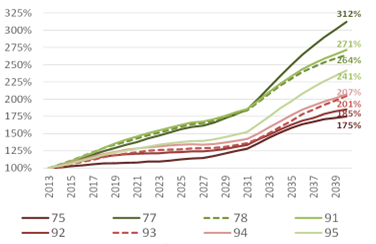
En raison du vieillissement général de la population, il y a un accroissement attendu du nombre de personnes âgées dépendantes (jusqu’à + 123 % en Seine-et-Marne en 2040) ; une prévalence augmentée des maladies neuro-dégénératives (Alzheimer par exemple touchait en 2019 13 % des plus de 85 ans) ; des risques de chutes accrues (en 2019, les chutes représentaient 12 % des hospitalisations des plus de 80 ans en Île-de-France et jusqu’à 19,2 % en Seine-et-Marne).
En 2021, 43 % des Franciliens de plus de 60 ans se perçoivent en mauvais état de santé, 60 % ont des pathologies chroniques, 37 % rapportent des difficultés dans les activités du quotidien et pour 13 % ces difficultés sont sévères.
L’état de santé, la qualité de vie, l’autonomie et les conditions de fin de vie de personnes très âgées de plus en plus nombreuses, dans un contexte de précarisation de leur situation économique et d’inégalités territoriales marquées constituent l’un des défis majeurs des décennies à venir.
La qualité des soins prodigués en fin de vie est encore insuffisante
Évolution du nombre de personnes de 85 ans ou plus par département d’ici 2040 (scénario central, base 100 en 2013)
Les populations en grande précarité
Les situations de grande précarité sont très hétérogènes et en augmentation, avec des populations qui sont invisibles dans les statistiques publiques. Des enquêtes ad hoc ont été menées en Île-de-France, mais elles sont anciennes (2010).
La littérature scientifique internationale indique un risque de mortalité prématurée (âge moyen de décès de 30 à 35 ans inférieure à l’espérance de vie de la population générale). Elle montre également que les principales causes de décès sont les maladies cardio-vasculaires, les accidents, les intoxications et les suicides. La vie dans la rue aggrave les maladies chroniques (diabète, hypertension artérielle, maladies cardiovasculaires, cancers, infections au VIH, aux hépatites, maladies psychiatriques et addictions).
Partie IV
DÉMOGRAPHIE MÉDICALE ET ACCESSIBILITÉ
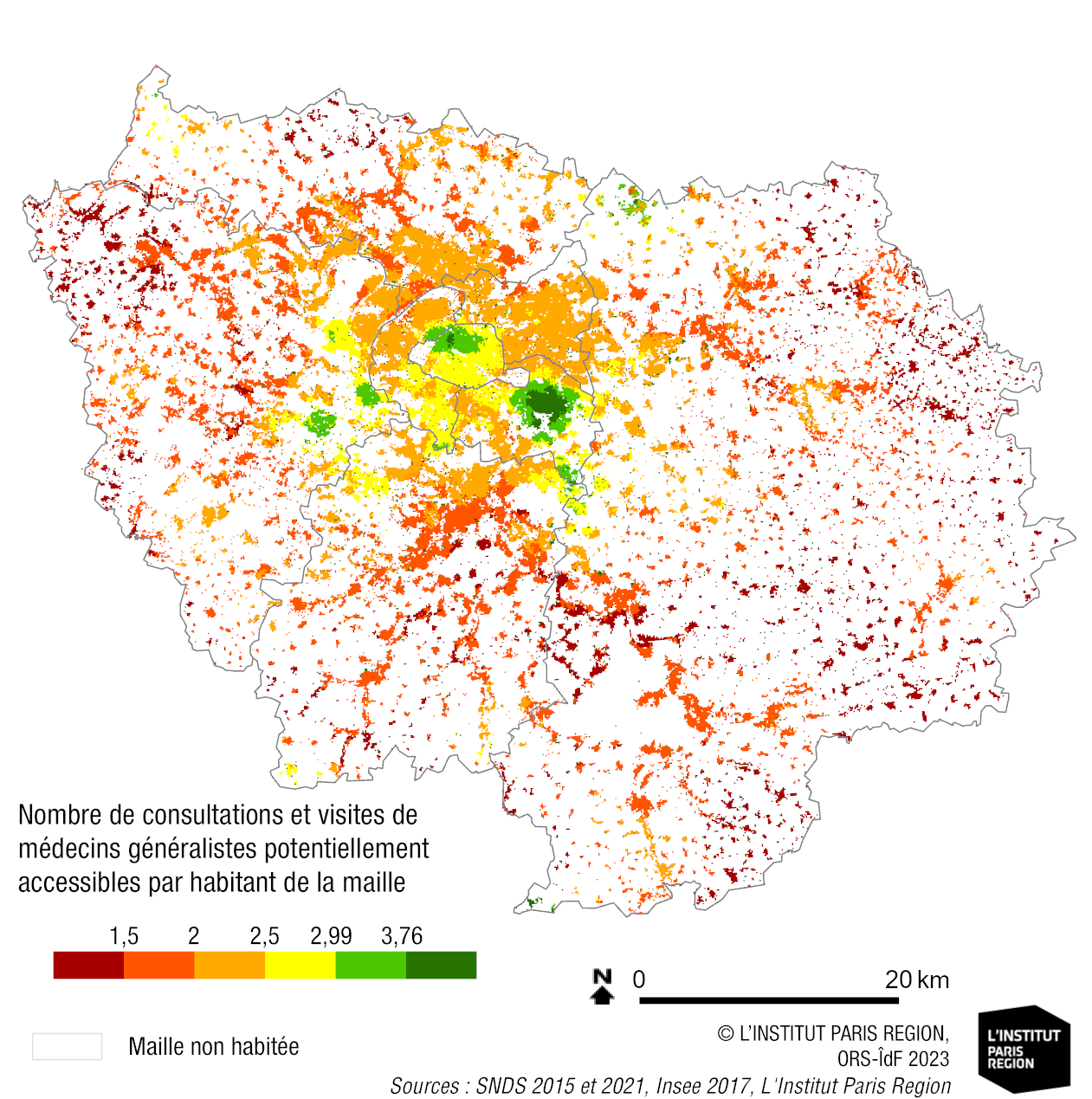
Les médecins généralistes occupent un rôle pivot dans le parcours de santé des populations, et ce d’autant plus qu’est prôné, en France, un virage ambulatoire, soit une augmentation des prises en charge à domicile. Pourtant, le vieillissement des professionnels de santé, l’évolution de leurs pratiques, la désaffection des jeunes médecins pour la médecine générale et pour l’exercice libéral, ainsi que leurs réticences à s’installer dans certaines portions du territoire conduisent à un contexte de démographie médicale en forte tension.
Les difficultés d’accessibilité spatiale aux soins sont aujourd’hui une préoccupation majeure des citoyens, des élus locaux et des politiques nationales et régionales de santé. L’accessibilité aux médecins généralistes, pivots du parcours de santé, est un élément central du virage ambulatoire et organisationnel en cours.
Démographie des médecins généralistes
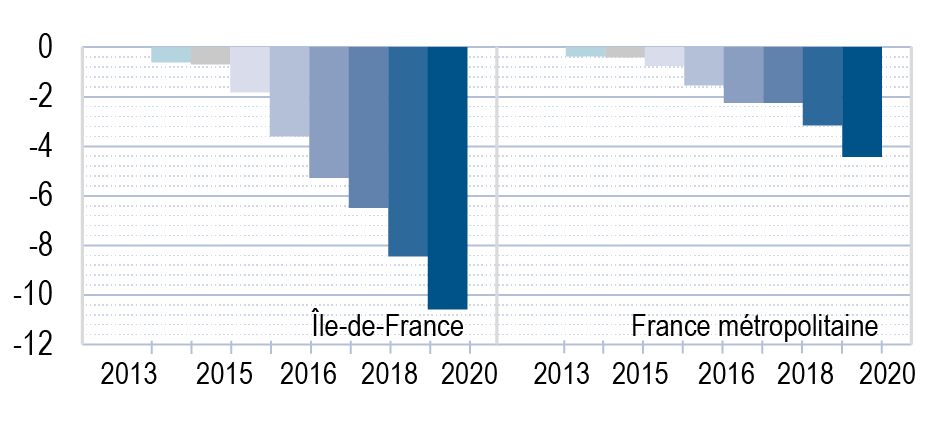
Le nombre de médecins généralistes libéraux et mixtes exerçants en Île-de-France diminue depuis 2012, et ce, de manière plus rapide que ce qui est observé en moyenne sur l’ensemble de la France métropolitaine.
Clé de lecture
Méthodologie : Accessibilité potentielle localisée
Étape de répartition des probabilités de recours supplémentaires (3SFCA)
Échelle : Mailles 200 (Insee)
Quantification offre de soins :
MG libéraux et centres de santé exercant en Île-de-France (effet de bord)
Seuil minimal d’activité = 250
Seuil maximal d’activité = 6 000 MG de 65 ans ou moins
Quantification de la demande :
Population pondérée selon l’âge (niveaux de consommation de soins) et le niveau de mortalité prématurée de la commune de résidence
Probabilité de recours au MG :
1 = entre 0 et 10 minutes
0,666 = entre 10-15 minutes
0,333 = entre 15-20 minutes
0 = au-delà de 20 minutes
Consommation de soins de médecine de ville
L’Île-de-France se caractérise par une consommation moyenne d’actes de médecins généralistes libéraux inférieure à celle de la France métropolitaine. C’est la région de France où, à tout âge, la consommation de médecins généralistes libéraux est la plus faible. C’est aussi la région française, après PACA, où le niveau de recours aux médecins spécialistes est le plus fort. Cette situation régionale moyenne cache de fortes disparités entre les territoires : la part des bénéficiaires de soins de spécialistes est plus faible en Seine-Saint-Denis, un peu plus importante dans le Val-de-Marne, l’Essonne, la Seine-et-Marne et le Val-d’Oise, et bien plus importante dans les départements aisés de Paris, des Hauts-de-Seine et des Yvelines.